Índice
Qué es el linfedema
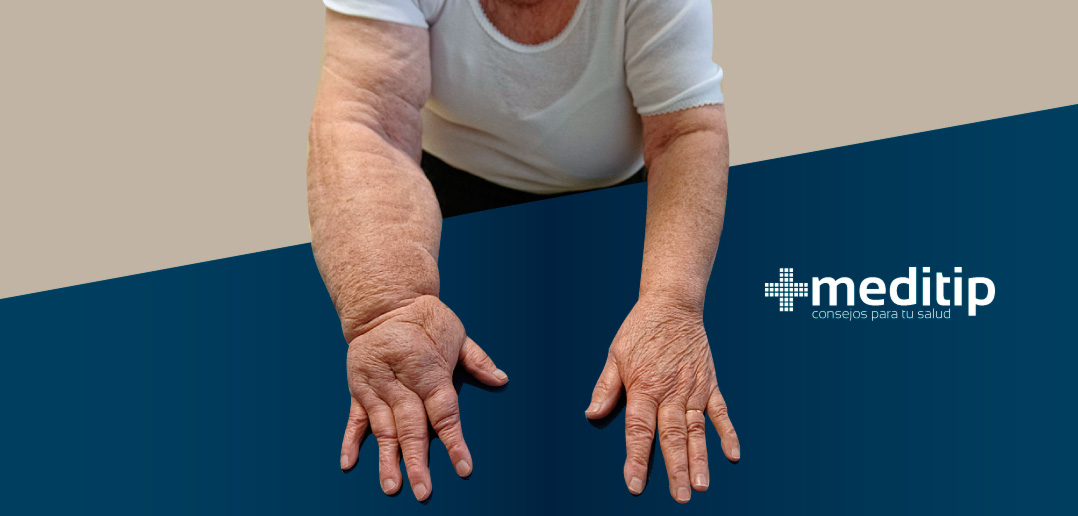
El linfedema es una condición crónica que produce una inflamación anormal en una o más partes del cuerpo. El linfedema puede ser de origen hereditario o resultado de un procedimiento quirúrgico, infección, radiación o trauma. En el caso de cáncer de mama, por ejemplo, puede aparecer una hinchazón en el brazo después de que se extraen los ganglios linfáticos de la región de la axila para determinar la gravedad del cáncer. El tratamiento del linfedema dependerá de la etapa en la que se encuentre la obstrucción del sistema linfático.
El linfedema es una condición a largo plazo que resulta de la acumulación excesiva de líquido (linfa) en los tejidos. El sistema linfático forma parte del sistema circulatorio, vital para la función inmune. Entonces, el linfedema es causado por una obstrucción a este sistema lo cual produce edema.
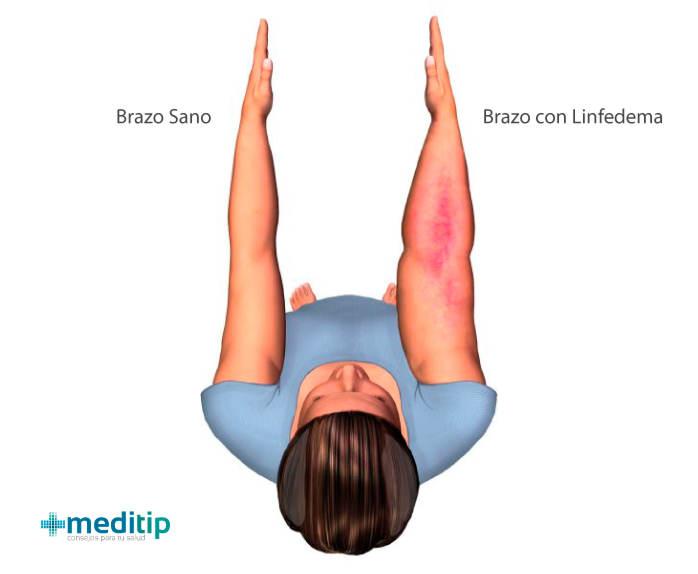
Es especialmente relevante que el linfedema con frecuencia produce inflamación en el brazo o la pierna. En algunos casos, ambos brazos o ambas piernas pueden verse afectados. Esta condición no tiene cura, pero el tratamiento del linfedema puede controlar los síntomas y el progreso.
El linfedema puede ocurrir como un efecto secundario de la cirugía de cáncer de mama, radioterapia o quimioterapia. Puede aparecer durante el tratamiento o incluso años después.
El sistema linfático y el desarrollo del linfedema
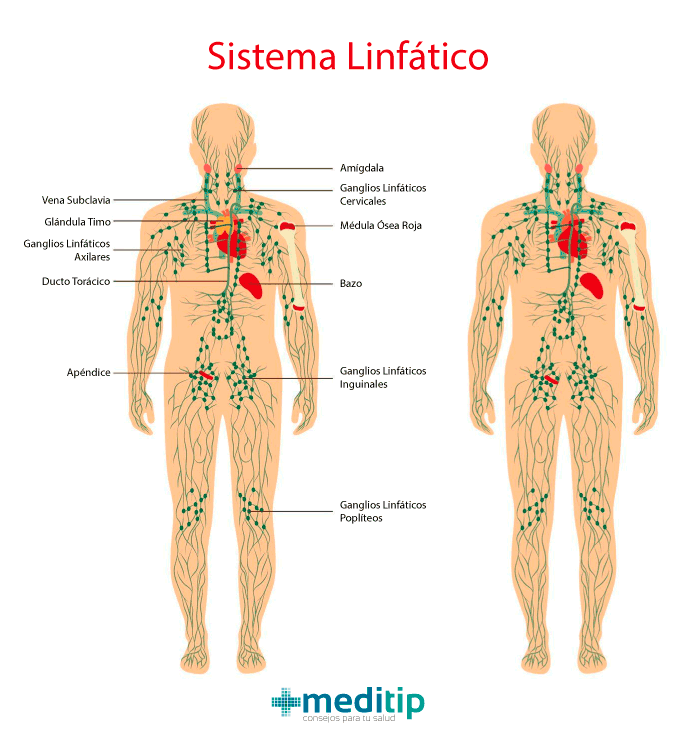
La linfa es el líquido corporal rico en proteínas del sistema linfático, un sistema compuesto por vasos y ganglios. La función del sistema linfático es devolver el líquido de los tejidos a la circulación central. Este sistema está presente en todo el organismo. El linfedema se produce cuando se acumula demasiada linfa en cualquier parte del cuerpo.
El linfedema por lo general se desarrolla gradualmente. Es posible que sienta una sensación inusual, como hormigueo o adormecimiento que aparece y desaparece antes de que ocurra una inflamación visible. Otros síntomas del desarrollo del linfedema incluyen dolor, pesadez, hinchazón en el brazo o pierna, y disminución de la flexibilidad. Asimismo, tensión en las áreas de las manos, brazos, pecho, senos o axilas. El diagnóstico y tratamiento del linfedema oportunos son importantes. Debe acudirse al médico si se experimenta alguno de estos síntomas.
El sistema linfático y el transporte de líquidos es un componente muy importante del organismo. Este sistema es parte del sistema inmunológico. Cumple con la función de “respuesta inmune”, proceso mediante el cual las células que combaten infecciones pueden llegar a los tejidos que requieren ayuda. Cuando el sistema linfático se ve comprometido por una cirugía, traumatismo o un desarrollo inadecuado, la parte afectada del cuerpo es propensa a una infección recurrente debido al mecanismo defectuoso.
Causas del linfedema
El linfedema puede ser primario o secundario. Las causas del linfedema primario pueden ser las mutaciones en algunos de los genes involucrados en el desarrollo del sistema linfático. Estos genes defectuosos evitan que el sistema linfático drene el líquido adecuadamente.
Las causas del linfedema secundario pueden ser las siguientes:
Cirugía de cáncer: el cáncer se puede diseminar a través del cuerpo a través del sistema linfático. A veces los cirujanos extirpan los ganglios linfáticos para detener la propagación del cáncer. Existe el riesgo de dañar el sistema, lo cual conduce al desarrollo del linfedema.
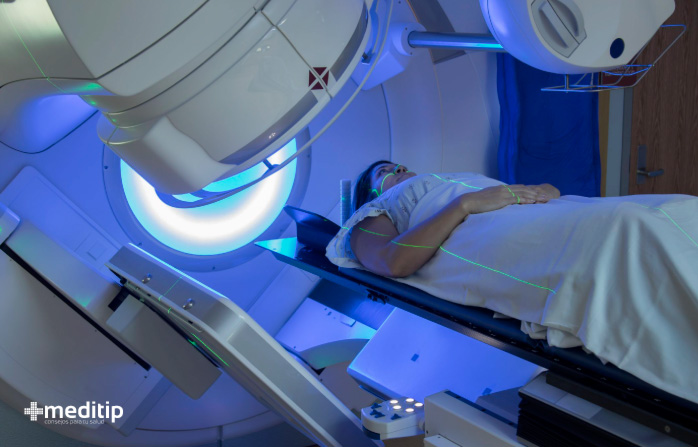
Radioterapia: el uso de radiación para destruir las células cancerosas a veces puede dañar el tejido linfático. Como resultado, una de las causas del linfedema más frecuentes es pasar por un tratamiento de radioterapia.
Infección: una infección severa por celulitis puede dañar el tejido alrededor de los vasos o ganglios linfáticos. Esto puede conducir a cicatrización, aumentando el riesgo de linfedema. Algunas infecciones parasitarias también pueden aumentar el riesgo de linfedema.
Enfermedades inflamatorias: las condiciones que causan que el tejido se inflame pueden causar daño permanente al sistema linfático. Un ejemplo es la artritis reumatoide, la dermatitis y el eczema.
Enfermedades cardiovasculares: la mala circulación y otras condiciones que afectan el flujo sanguíneo también son causas del linfedema. Algunos pacientes con enfermedad cardiovascular tienen un riesgo mayor de desarrollar linfedema. La trombosis venosa profunda, las úlceras venosas y las venas varicosas son algunos ejemplos.
Lesión y traumatismo: aunque es poco común, las quemaduras graves o cualquier cosa que provoque una cicatrización excesiva puede aumentar el riesgo de desarrollar linfedema.
Quizás quieras leer: Cómo elegir la talla y compresión de tus medias: paso a paso
Cuándo comienza el linfedema
El linfedema puede comenzar inmediatamente después de una cirugía. Esto se llama linfedema temporal o de corto plazo. Por lo general, es leve y desaparece aproximadamente después de un mes. También puede comenzar más tarde, de seis a ocho semanas después de la cirugía de cáncer o de la radiación. Aunque este tipo de linfedema por lo general desaparece por sí solo, es necesario informar de inmediato al médico. La hinchazón en el brazo o alguna otra área inflamada puede enrojecerse y sentirse caliente, lo que también puede ser un signo de un coágulo sanguíneo, infección u otro problema que deba atenderse.
El desarrollo de linfedema también puede ser lento. Es decir, el linfedema aparece meses o incluso años después del tratamiento del cáncer. A esto se le conoce como linfedema crónico. La hinchazón en el brazo o pierna puede variar de leve a severa. El líquido linfático que se acumula en la piel y los tejidos subyacentes puede ser muy incómodo. El linfedema crónico ocasiona que los nutrientes no lleguen a las células, interfiere con la cicatrización de heridas y provoca infecciones.
El linfedema puede ser un problema a largo plazo, pero hay formas de manejarlo. La clave es obtener un diagnóstico y tratamiento tempranos. El linfedema es más sencillo de tratar y es más probable que responda al tratamiento si se atiende a tiempo.
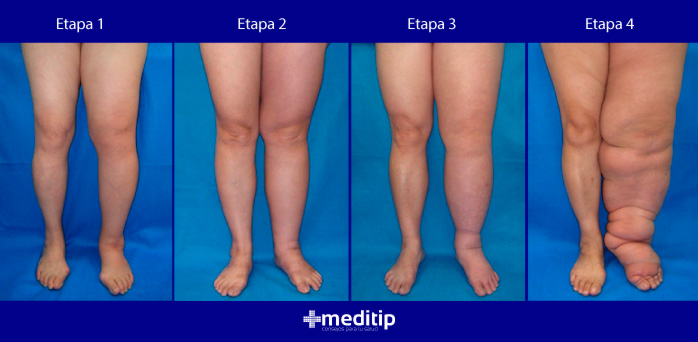
Etapas del linfedema
Para saber en qué etapa del linfedema se encuentra una persona, es necesario analizar los síntomas. Un médico ayudará a evaluar la etapa en la que se encuentra el paciente y adaptar las opciones para el tratamiento del linfedema. Las etapas del linfedema y los síntomas asociados a cada una son los siguientes:
Etapa 1:
- Flujo anormal en el sistema linfático
- No hay signos ni síntomas más que una leve inflamación
Etapa 2:
- Acumulación de líquido e hinchazón
- La hinchazón desaparece cuando se eleva la extremidad afectada o el área del cuerpo
- Presión sobre el área que puede dejar un hundimiento o marca
Etapa 3:
- Hinchazón permanente que no desaparece al elevar el área afectada
- Presión sobre el área que ya no deja un hundimiento
- Se puede ver cicatrices y engrosamiento de la piel
Etapa 4:
- Elefantiasis evidente (extremidad deformada grande)
- La piel se espesa
- Crecimientos parecidos a verrugas y cicatrices extensas en la piel
Tratamiento del linfedema
El linfedema es incurable. Sin embargo, el tratamiento del linfedema puede ayudar a reducir la hinchazón en el brazo y la pierna, así como el dolor. Existen diferentes opciones para el tratamiento del linfedema, por ejemplo:
Terapia descongestiva compleja
La terapia descongestiva compleja (TDC) comienza con una fase intensa de tratamiento. Durante esta fase el paciente recibe tratamiento y entrenamiento diarios. A esto le sigue la fase de mantenimiento, en la cual se alienta al paciente a hacerse cargo de su propio cuidado utilizando las técnicas que se le ha enseñado. Los cuatro componentes de la terapia descongestiva compleja son:
Ejercicios de recuperación: ejercicios ligeros destinados a estimular el movimiento del líquido linfático fuera de la extremidad.
Cuidado de la piel: el cuidado de la piel reduce los riesgos de infecciones, como la celulitis.
Drenaje linfático manual: el terapeuta de linfedema utiliza técnicas especiales de masaje para mover el líquido a los ganglios linfáticos en funcionamiento, donde estos son drenados. El terapeuta de linfedema también enseña técnicas de masaje que puede utilizarse durante la fase de mantenimiento.
Vendaje multicapa de linfedema: los músculos que rodean los vasos linfáticos y los nódulos mueven el líquido a través del sistema linfático.
A diferencia de la circulación sanguínea, en el sistema linfático no hay bomba central (corazón). El objetivo es utilizar prendas y vendajes de compresión para dar soporte a los músculos y contribuir a sacar el líquido de la parte del cuerpo afectada. El tratamiento del linfedema también incluye enseñar al paciente cómo colocar los vendajes de compresión. El objetivo es que el vendaje multicapa continúe durante el período de mantenimiento. Existe una amplia gama de medias de compresión disponible para su compra en línea.
Opciones quirúrgicas para el tratamiento del linfedema
Si el linfedema progresa a pesar de la terapia descongestiva y el uso de vendaje o medias de compresión, el médico puede sugerir una cirugía. Hay varias opciones quirúrgicas para el tratamiento para reducir el linfedema:
Liposucción: una vez que el líquido linfático se esparce a los tejidos circundantes puede causar inflamación y estimular el crecimiento de las células madre de la grasa. El cirujano retira esta grasa extra causada por el linfedema. La liposucción es con frecuencia un procedimiento ambulatorio con un tiempo de recuperación muy corto.
Anastomosis linfático-venosa (derivación linfática): el cirujano utiliza técnicas y equipos de microcirugía para redireccionar el sistema linfático, evitando los ganglios dañados y conectando los canales linfáticos directamente a las venas. Se trata de una cirugía ambulatoria. El paciente puede volver a las actividades regulares en pocos días.
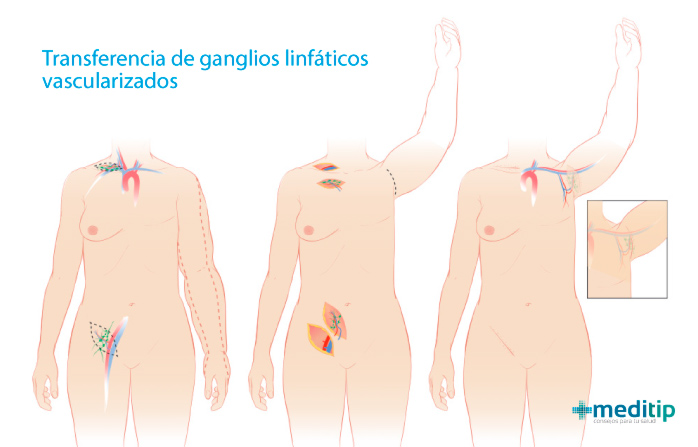
Trasplante de tejido linfático (cirugía de transferencia de ganglios linfáticos vascularizados): consiste en trasplantar un grupo de ganglios linfáticos de una parte sana del cuerpo a la zona afectada. Este es un procedimiento para pacientes hospitalizados con un tiempo de recuperación de unos pocos días.
Técnica de Charles (injertos de piel): el cirujano extirpa el tejido afectado y usa una parte parte como injerto de piel para reparar el área. Los injertos de piel requieren un cuidado más extenso del sitio quirúrgico después del procedimiento. Como resultado, puede tomar hasta un mes volver a la actividad normal.
Nuestro objetivo en Meditip es informarte y ayudarte a tomar las mejores decisiones acerca de lo más valioso que tienes: tu salud y la de tus seres queridos. Hacemos un gran esfuerzo por presentar información de manera sencilla y fácil de entender. Síguenos por redes sociales y haznos saber si estamos haciendo bien nuestro trabajo. También puedes sugerirnos temas de salud de los que te gustaría aprender más.
Fuentes de consulta:
Falk Cardiovascular Research Center. (2018). FAQS About Lymphedema. 5 de abril de 2019, de Lymphatic Education and Research Network Sitio web: https://lymphaticnetwork.org/living-with-lymphedema/lymphedema
Christian Nordqvist . (2018). What is lymphedema?. 5 de abril de 2019, de Medical News Today Sitio web: https://www.medicalnewstoday.com/articles/180919.php
Breastcancer.org. (2018). Lymphedema. 5 de abril de 2019, de Breastcancer.org Sitio web: https://www.breastcancer.org/treatment/lymphedema
American Cancer Society. (2016). What Is Cancer-related Lymphedema?. 5 de abril de 2019, de American Cancer Society Sitio web:
https://www.cancer.org/treatment/treatments-and-side-effects/physical-side-effects/lymphedema/what-is-lymphedema.html
Oluseyi Aliu. (2017). Lymphedema: What Are Your Surgical Options?. 5 de abril de 2019, de The Johns Hopkins University Sitio web:
https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/lymphedema-what-are-your-surgical-options
National Institutes of Health National Cancer Institute. (2018). Lymphedema (PDQ®)–Patient Version. 5 de abril de 2019, de National Institutes of Health Sitio web: https://www.cancer.gov/about-cancer/treatment/side-effects/lymphedema/lymphedema-pdq