Última revisión: Agosto 2022
Índice
- 1 Tratamiento de la epilepsia
- 2 ¡Escríbenos y síguenos en nuestras redes sociales!
- 3 Fuentes de consulta:
Tratamiento de la epilepsia
Si se ha recibido el diagnóstico de epilepsia, seguramente se tendrá muchas preguntas. Una de las primeras probablemente será en qué consiste el tratamiento de la epilepsia. No hay una respuesta única a esta pregunta. Esto se debe a que se ha identificado cientos de síndromes de epilepsia diferentes, que involucran diferentes tipos de convulsiones y tratamientos. Sin embargo, el tratamiento más común es el uso de medicamentos antiepilépticos.
 La epilepsia puede ser heredada o no. Estudios recientes han encontrado que algunas personas con epilepsia han heredado una versión anormalmente activa de un gen que las hace resistentes a los medicamentos. Esto puede explicar por qué algunos pacientes epilépticos tienen dificultad para controlar sus convulsiones con medicamentos.
La epilepsia puede ser heredada o no. Estudios recientes han encontrado que algunas personas con epilepsia han heredado una versión anormalmente activa de un gen que las hace resistentes a los medicamentos. Esto puede explicar por qué algunos pacientes epilépticos tienen dificultad para controlar sus convulsiones con medicamentos.
Aunque pueden parecer muy diferentes, todas las convulsiones comienzan en el mismo lugar: el cerebro. Las convulsiones por epilepsia o ataques epilépticos son causadas por cambios repentinos en la forma en que las células cerebrales envían señales eléctricas de un lado a otro.
Las convulsiones epilépticas causan síntomas diversos. Desde sacudidas musculares rápidas que duran un segundo, hasta convulsiones de todo el cuerpo que duran dos o tres minutos. Si la epilepsia no está controlada, puede afectar seriamente la calidad de vida y ocasionar lesiones graves o la muerte. Cada persona que padece esta condición responde al tratamiento de la epilepsia de una manera única y a menudo impredecible. Por lo tanto, se necesita tantas opciones de tratamiento como sea posible.
Los avances en el tratamiento de la epilepsia están sucediendo a un ritmo acelerado. La comunidad médica continuamente prueba y aprueba nuevos tratamientos. A continuación se explica algunos tratamientos básicos como el uso de medicamentos antiepilépticos. Además, se menciona terapias alternativas e innovadoras para el manejo de la epilepsia.
Medicamentos antiepilépticos
Los medicamentos para el tratamiento de la epilepsia son llamados antiepilépticos o anticonvulsivos. La función de estos fármacos es controlar la actividad eléctrica en el cerebro que causa las convulsiones. El uso de medicamentos antiepilépticos no cura la epilepsia y no puede detener las convulsiones mientras ocurren.
 Los antiepilépticos funcionan mejor si se toma regularmente, aproximadamente a la misma hora cada día. Se estima que siete de cada 10 pacientes podría mantener en control las convulsiones con el uso de medicamentos epilépticos.
Los antiepilépticos funcionan mejor si se toma regularmente, aproximadamente a la misma hora cada día. Se estima que siete de cada 10 pacientes podría mantener en control las convulsiones con el uso de medicamentos epilépticos.
El objetivo del tratamiento de la epilepsia es detener las convulsiones con la dosis más baja del menor número de antiepilépticos. Esto con los menores efectos secundarios posibles. Por lo general, el tratamiento comienza con un solo fármaco en una dosis baja que se incrementa lentamente. Si no se logra controlar los ataques de epilepsia con el primer medicamento, se intenta con un antiepiléptico diferente. Con frecuencia se agrega el nuevo medicamento y luego se retira el anterior poco a poco. Si aún así no se logra controlar las convulsiones, es posible que se agregue otro medicamento. En casos como este es probable que se deba tomar dos antiepilépticos diferentes cada día.
Dieta cetogénica
La dieta cetogénica es una opción para el tratamiento de la epilepsia. Por ejemplo, en niños o adultos cuyas convulsiones no se logra controlar con el uso de medicamentos antiepilépticos. Esta alternativa alimentaria puede ayudar a reducir el número o la gravedad de los ataques epilépticos.
La dieta cetogénica se debe realizar con la autorización, cuidado, supervisión y orientación de especialistas. Se trata de una dieta con alto contenido de grasas, pocos carbohidratos y proteínas. La dieta cetogénica se ha utilizado desde la década de 1920 para el tratamiento de la epilepsia. Es una terapia para tratar la epilepsia que se considera cuando se ha probado al menos dos medicamentos y no han funcionado.
Por lo general, el cuerpo utiliza la glucosa (azúcares) de los carbohidratos como fuente de energía. Las cetonas son sustancias químicas que se produce cuando el cuerpo utiliza la grasa para obtener energía (cetosis). Con la dieta cetogénica el cuerpo utiliza principalmente cetonas en lugar de glucosa para su fuente de energía. La investigación ha demostrado que el ácido cáprico puede estar involucrado en la forma en la que la dieta funciona.
Existen diferentes formas de la dieta cetogénica. Los tipos de alimentos y la forma en que se calcula cada dieta son ligeramente diferentes, pero cada una ha demostrado ser efectiva.
Dieta cetógenica clásica
En esta dieta, la mayor parte de la grasa proviene de la crema, la mantequilla, el aceite y otros alimentos grasos naturales. La dieta cetogénica clásica incluye muy pocos carbohidratos y proteínas. Cada comida incluye una proporción estrictamente medida de grasa a carbohidratos y proteínas.
Dieta de triglicéridos de cadena media
Esta variación de la dieta cetogénica permite más carbohidratos e incluye un poco de grasa de alimentos grasos naturales. Los triglicéridos de cadena media (TCM) son un tipo de grasa saturada. La dieta de TCM considera un poco de grasa de un suplemento de aceite o emulsión de TCM. Esto se puede mezclar con alimentos o leche y solo está disponible con receta médica.
La dieta cetogénica clásica es estricta en la proporción de carbohidratos y proteínas respecto a las grasas. Mientras que la dieta de triglicéridos de cadena media se calcula por el porcentaje de calorías que proporcionan estos tipos particulares de grasa.
La dieta cetogénica por lo general comienza con un ayuno que dura de 24 a 48 horas. Es probable que se tenga que permanecer en el hospital mientras esto sucede. Esto para que los médicos puedan supervisar el progreso del paciente. Finalmente, hay posibles efectos secundarios que se debe considerar. Estos incluyen deshidratación, estreñimiento o desarrollo de cálculos renales o cálculos biliares.
Artículo relacionado: Imitadores de la epilepsia, otras enfermedades que producen convulsiones
Estimulación del nervio vago
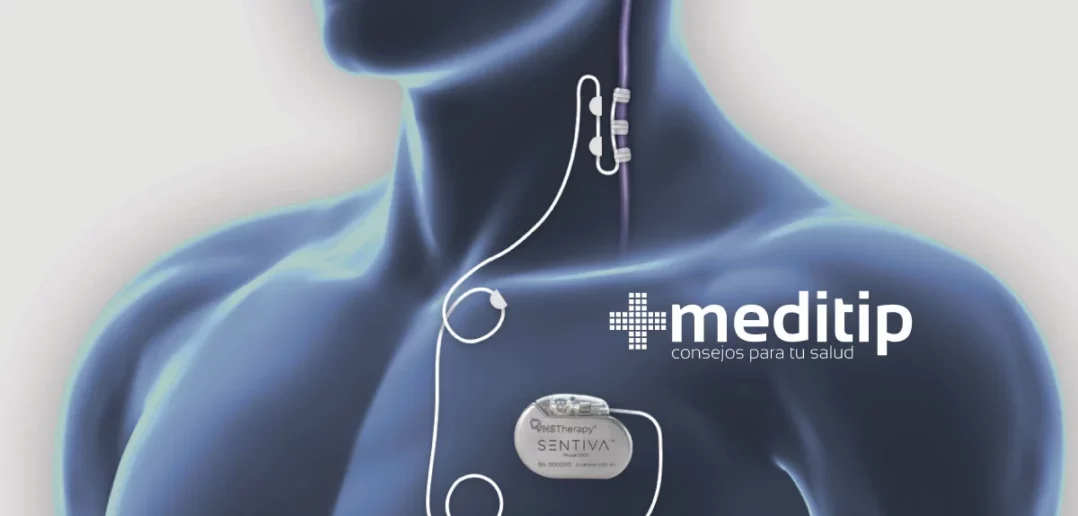
 La terapia de estimulación del nervio vago (VNS Therapy) es una alternativa de tratamiento en casos de epilepsia resistente a medicamentos. Este tratamiento de la epilepsia involucra un generador de pulso (estimulador) que está conectado dentro del cuerpo al nervio vago izquierdo en el cuello. El estimulador eléctrico envía estímulos regulares y leves a través del nervio. Esto ayuda a calmar la actividad cerebral eléctrica irregular que conduce a las convulsiones.
La terapia de estimulación del nervio vago (VNS Therapy) es una alternativa de tratamiento en casos de epilepsia resistente a medicamentos. Este tratamiento de la epilepsia involucra un generador de pulso (estimulador) que está conectado dentro del cuerpo al nervio vago izquierdo en el cuello. El estimulador eléctrico envía estímulos regulares y leves a través del nervio. Esto ayuda a calmar la actividad cerebral eléctrica irregular que conduce a las convulsiones.
El estimulador del nervio vago funciona de manera similar a un marcapasos. Se implanta quirúrgicamente en el tórax y descarga breves ráfagas de energía al cerebro. Los científicos han descubierto que reduce las convulsiones entre un 40% y un 50%. No obstante, no funciona en todos los pacientes. Si el neurólogo recomienda este tratamiento es probable que aún sea necesario tomar medicamentos antiepilépticos, pero con una dosis menor.
Alrededor del 70% de las personas con epilepsia logra controlar las convulsiones con el uso de medicamentos antiepilépticos. Esto significa que el 30% no se beneficia de los fármacos y necesita otras alternativas de tratamiento.
Cirugía cerebral
La cirugía de epilepsia es un procedimiento que tiene como objetivo detener o reducir las crisis epilépticas de pacientes que no han tenido éxito con fármacos antiepilépticos.
Hay diferentes tipos de cirugía de epilepsia. Un tipo de cirugía consiste en extirpar un área específica del cerebro que se cree está causando las convulsiones. Otro tipo consiste en separar la parte del cerebro que causa las convulsiones del resto del cerebro.
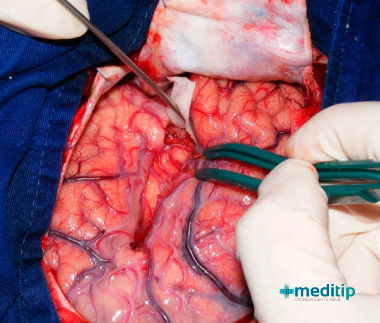 La cirugía es una opción de tratamiento de la epilepsia tanto para adultos como para niños. La cirugía es una alternativa si:
La cirugía es una opción de tratamiento de la epilepsia tanto para adultos como para niños. La cirugía es una alternativa si:
- Se ha probado varios medicamentos antiepilépticos y ninguno de ellos ha detenido o reducido significativamente los ataques
- La causa de la epilepsia se puede encontrar en un área específica del cerebro y es un área donde la cirugía es posible
La ubicación más común en el cerebro para la cirugía de epilepsia es el lóbulo temporal. Entre el 60% y 80% de los pacientes deja de tener convulsiones epilépticas con este tipo de cirugía. Los posibles riesgos de este procedimiento incluyen problemas con la memoria, pérdida parcial de la vista, depresión u otros problemas del estado de ánimo. Estos riesgos varían de persona a persona y pueden ser temporales en algunos casos.
La cirugía con láser para el tratamiento de la epilepsia es una técnica más reciente. La cirugía con láser consiste en destruir el foco de convulsión con calor en lugar de retirarlo. Esta técnica es especialmente útil para las convulsiones que provienen de estructuras profundas en el cerebro y es menos invasiva.
Neuroestimulación sensible y estimulación cerebral profunda
La neuroestimulación sensible es un tratamiento para las convulsiones de inicio parcial que no se controla con medicamentos. Esta terapia se activa automáticamente cuando se detecta actividad eléctrica cerebral que podría conducir a una convulsión. El neuroestimulador se coloca debajo del cuero cabelludo y dentro del cráneo. La neuroestimulación se adapta al paciente de manera individual. El médico programará el neuroestimulador para controlar continuamente la actividad eléctrica del cerebro.
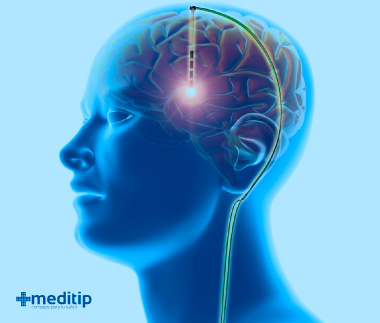 La estimulación cerebral profunda es un tratamiento quirúrgico que busca reducir las convulsiones que no se controla con medicamentos antiepilépticos. Es una alternativa en casos donde la cirugía cerebral para tratar la causa de las convulsiones no es posible. Este tratamiento de la epilepsia implica implantar electrodos en áreas específicas del cerebro. Los electrodos estimulan estas áreas con pequeños impulsos eléctricos regulares.
La estimulación cerebral profunda es un tratamiento quirúrgico que busca reducir las convulsiones que no se controla con medicamentos antiepilépticos. Es una alternativa en casos donde la cirugía cerebral para tratar la causa de las convulsiones no es posible. Este tratamiento de la epilepsia implica implantar electrodos en áreas específicas del cerebro. Los electrodos estimulan estas áreas con pequeños impulsos eléctricos regulares.
La estimulación cerebral profunda es similar a la neuroestimulación sensible. En este caso se implanta los electrodos en una región profunda del cerebro llamada tálamo. Se ha demostrado que esta terapia es efectiva para el tratamiento de la epilepsia con convulsiones focales. A diferencia de la neuroestimulación sensible, estimula de forma regular en lugar de activarse solo cuando comienza una convulsión.
La estimulación cerebral profunda tiene lugar directamente dentro del cerebro. Además, a diferencia de la neuroestimulación, no es necesario localizar dónde comienza la convulsión. En mayo de 2018, la Administración de Alimentos y Medicamentos (FDA) aprobó este tratamiento para pacientes con epilepsia focal.
Conoce más sobre los tratamientos de la estimulación del nervio vago aquí
Cambios en el estilo de vida y tratamientos complementarios
Los cambios en el estilo de vida a menudo no se considera de manera importante. No obstante, realizar estas modificaciones puede tener un impacto significativo y positivo en el control de las convulsiones. Hay poca evidencia sobre la efectividad de la mayoría de los medicamentos alternativos y complementarios. Pero los cambios saludables en el estilo de vida pueden contribuir a reducir el riesgo de sufrir una convulsión.
Las siguientes terapias alternativas y complementarias se puede agregar al plan de tratamiento de la epilepsia. Debido a que no hay suficiente evidencia sobre su efectividad, es fundamental discutir cada actividad con el neurólogo:
- Acupuntura
- Ejercicio aeróbico
- Biofeedback o biorretroalimentación (entrenamiento para controlar las convulsiones voluntariamente)
- Meditación
- Yoga
El estilo de vida de una persona con epilepsia puede requerir cambios de comportamiento o ajustes del medio ambiente. Algunos ejemplos de estos cambios incluyen minimizar o evitar el consumo de alcohol. Se recomienda no visitar lugares ruidosos que puedan causar estrés, así como dormir las horas suficientes. Seguir estos consejos puede disminuir el riesgo de sufrir una convulsión.
El ejercicio regular es bueno para la salud de cualquier persona. No obstante, cuando se tiene epilepsia es importante no realizar ejercicio extenuante para evitar cansancio o hiperventilación.
Se debe evitar en lo posible las luces brillantes, intermitentes o fluorescentes. Para esto se puede utilizar lentes polarizados. Concentrarse en objetos distantes cuando se viaja en automóvil es una buena idea para evitar luces o patrones parpadeantes.
Marihuana medicinal
No hay mucha evidencia de que los remedios herbales ayuden al tratamiento de la epilepsia. Sin embargo, la marihuana medicinal tiene propiedades que se ha comprobado que son efectivas para controlar las convulsiones. El uso de cannabis para tratar la epilepsia y otras afecciones neurológicas se ha estudiado durante varios años. Asimismo, el tema ha sido ampliamente debatido.
 Los cannabinoides son sustancias que actúan sobre las células del cuerpo, incluido el cerebro. Los dos principales cannabinoides utilizados en medicina son el tetrahidrocannabinol (THC) y el aceite de cannabidiol (CBD).
Los cannabinoides son sustancias que actúan sobre las células del cuerpo, incluido el cerebro. Los dos principales cannabinoides utilizados en medicina son el tetrahidrocannabinol (THC) y el aceite de cannabidiol (CBD).
El tratamiento de la epilepsia con aceite de cannabidiol llegó a la atención médica de Estados Unidos en 2013 con la historia de Charlotte, una niña con síndrome de Dravet. El síndrome de Dravet es una forma grave de epilepsia genética. Charlotte tenía muchas convulsiones todos los días. El aceite de CBD ayudó a controlar las crisis epilépticas de Charlotte, lo que ha llevado a estudios clínicos formales que han demostrado su eficacia.
La investigación sobre el CBD sugiere que esta sustancia podría contribuir potencialmente a controlar las convulsiones. Los estudios clínicos han llevado tiempo debido a las regulaciones federales y al acceso limitado al cannabidiol. Varios estudios han demostrado el beneficio de la marihuana medicinal para tratar la epilepsia que no responde a terapias tradicionales.
En este momento, no se conoce ninguna otra hierba natural que ayude con las convulsiones. De hecho, algunas hierbas, como la hierba china Ma Huang (Ephedra sinica), pueden desencadenar o empeorar las convulsiones. Ma huang es similar a una hormona estimulante en el cuerpo humano. Los estimulantes tienden a empeorar las convulsiones. Por lo tanto, muchos profesionales de la salud no se atreven a recomendar remedios herbales.
Nuestro objetivo en Meditip es informarte y ayudarte a tomar las mejores decisiones acerca de lo más valioso que tienes: tu salud y la de tus seres queridos. Hacemos un gran esfuerzo por presentar información de manera sencilla y fácil de entender. Síguenos por redes sociales y haznos saber si estamos haciendo bien nuestro trabajo. También puedes sugerirnos temas de salud de los que te gustaría aprender más.
Fuentes de consulta:
Web MD. (2018). Working With Your Doctor for the Best Epilepsy Treatment. 10 de julio de 2017, de Web MD Sitio web: https://www.webmd.com/epilepsy/working-partnership-your-doctor-best-treatment#1
Mark Agostini. (2018). 10 epilepsy treatments – from lowest to highest risk. 10 de julio de 2017, de University of Texas Southwestern Medical Center Sitio web: https://utswmed.org/medblog/epilepsy-treatments/
Epilepsy Society. (2018). Epilepsy treatment. 10 de julio de 2019, de Epilepsy Society Sitio web: https://www.epilepsysociety.org.uk/treatment#.XSYomutKjIW
Epilepsy Foundation. (2018). Treatment Options. 10 de julio de 2019, de Epilepsy Foundation Eastern Pennsylvania Sitio web: https://www.efepa.org/living-with-epilepsy/treatment-options/
Epilepsy Foundation of America. (2018). Medical Marijuana and Epilepsy. 10 de julio de 2019, de Epilepsy Foundation of America Sitio web: https://www.epilepsy.com/learn/treating-seizures-and-epilepsy/other-treatment-approaches/medical-marijuana-and-epilepsy