Índice
Qué es el pie diabético
El pie diabético es una de las complicaciones más comunes, costosas y graves de la diabetes. Se trata de una condición delicada que puede afecta considerablemente la calidad de vida. Es posible que se tenga miedo de perder un dedo del pie, el pie completo o una pierna si se padece algún tipo de diabetes. Sin embargo, es importante saber que la prevención del pie diabético y de una amputación, es posible. Se puede disminuir las probabilidades de desarrollar problemas de los pies con un buen cuidado y tratamiento.
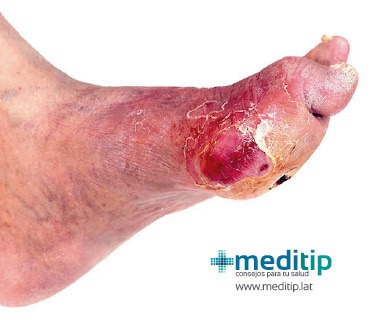 Uno de los principales síntomas del pie diabético es la aparición de úlceras. Es especialmente relevante que la mayoría de las amputaciones comienzan con úlceras. La amputación en personas con diabetes es de 10 a 20 veces más común que en personas no diabéticas. Además, se estima que cada 30 segundos se pierde una extremidad inferior o parte de una extremidad inferior en algún lugar del mundo como consecuencia de la diabetes.
Uno de los principales síntomas del pie diabético es la aparición de úlceras. Es especialmente relevante que la mayoría de las amputaciones comienzan con úlceras. La amputación en personas con diabetes es de 10 a 20 veces más común que en personas no diabéticas. Además, se estima que cada 30 segundos se pierde una extremidad inferior o parte de una extremidad inferior en algún lugar del mundo como consecuencia de la diabetes.
El pie diabético se caracteriza por una la presencia de tres factores que pueden tener consecuencias delicadas:
- Neuropatía: debilidad, entumecimiento y dolor por daño a los nervios, por lo general en manos y pies
- Isquemia: suministro de sangre inadecuado a un órgano o parte del cuerpo
- Infección: efecto de un organismo extraño en el cuerpo, que se clasifica por el tipo de organismo que causa la infección
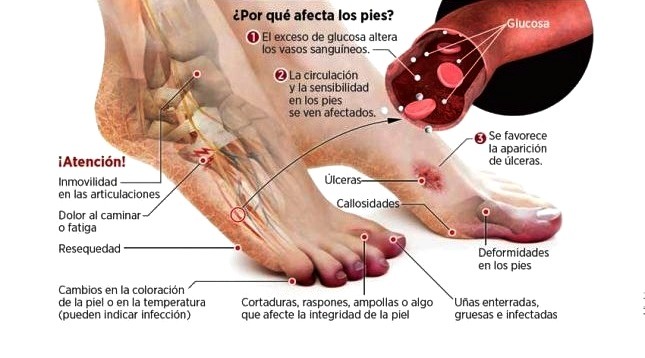
Para la prevención del pie diabético es vital observar y examinar constantemente los pies para advertir cualquier signo de alarma, aunque sea leve. La atención temprana es muy importante y solo se logra creando consciencia en el paciente sobre las potenciales dificultades.
Causas del pie diabético
Las personas con diabetes tienen niveles de azúcar en la sangre más altos de lo normal. Con el tiempo, esto causa complicaciones con otras funciones del cuerpo. Las úlceras de pie diabético son heridas abiertas que se presentan en aproximadamente el 15% de los pacientes, y pueden afectar a personas con diabetes tipo 1 o diabetes tipo 2. Estas heridas , como ya se mencionó, son una de las principales causas de amputación de extremidades inferiores no traumáticas. Las cinco causas principales de úlceras de pie diabético son las siguientes:
Niveles altos de azúcar en la sangre
La diabetes es una enfermedad metabólica que causa niveles elevados de glucosa en la sangre. El exceso de glucosa endurece las arterias del cuerpo y hace los vasos sanguíneos más angostos. Como resultado, se restringe la llegada de la sangre y oxígeno, factores esenciales para la curación.
Mala circulación
Las personas con diabetes tienen un mayor riesgo de enfermedad arterial periférica (EAP). La EAP es una condición que disminuye el flujo de sangre a los pies y las piernas. Es en especial problemática para las personas con heridas crónicas, ya que puede inhibir seriamente la capacidad del cuerpo para sanar. La prevención del pie diabético tiene que ver mucho con el monitoreo médico de la circulación. Si no se trata la mala circulación, la enfermedad arterial periférica puede provocar la amputación de la extremidad afectada.
Daño nervioso
La falta de control del azúcar en la sangre puede provocar daño nervioso. Las neuropatías diabéticas son un grupo de enfermedades nerviosas que causa una pérdida de sensibilidad. La capacidad de sentir dolor disminuye o desaparece. Para personas con daño en los nervios, un pequeño corte, ampolla o herida quirúrgica en el pie puede pasar inadvertida. No sentir dolor en el pie ante una lesión como alguna de las anteriores, puede ser un o de los síntomas del pie diabético. Además, no identificar y tratar la herida puede causar infección e impedir la recuperación oportuna.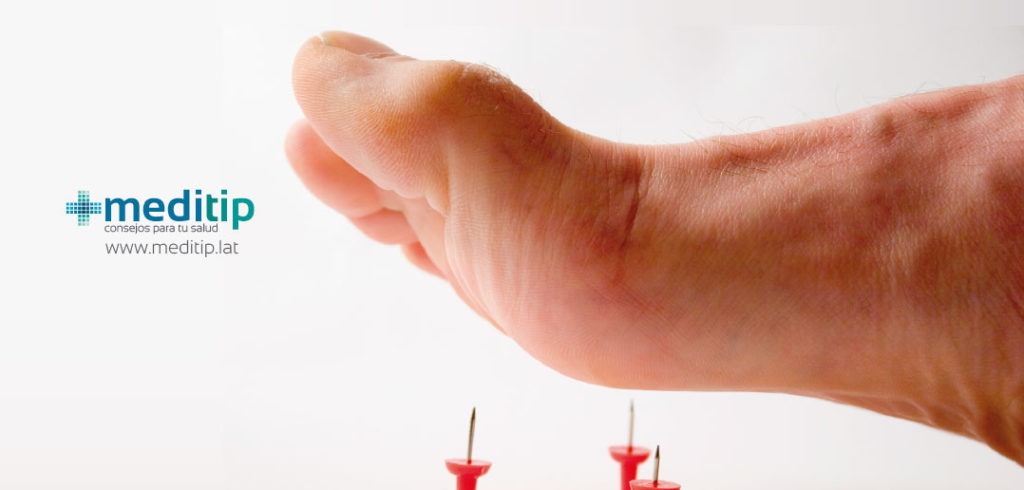
Problemas del sistema inmunológico
Una de las funciones del sistema inmunológico es eliminar el tejido muerto y dañado, y construir nuevas células de la piel una vez que se ha producido una herida o lesión. La diabetes puede debilitar el sistema inmunológico de una persona. Esto afecta la capacidad del cuerpo de enviar glóbulos blancos para combatir las bacterias en una úlcera de pie diabético infectada.
Infección
Debido a la debilidad del sistema inmunológico asociada con la diabetes, el organismo es más susceptible a infecciones. En particular, es común que una herida desarrolle una infección e impida la curación de úlceras de pie diabético.
Síntomas del pie diabético
Es fundamental detectar a tiempo los síntomas de pie diabético. Si se identifican de manera oportuna, se puede evitar lesiones, infecciones, gangrena y la potencial amputación del miembro. Algunos de los síntomas del pie diabético son los siguientes:
- Adormecimiento o reducción de la capacidad de sentir dolor o cambios de temperatura
- Sensación de hormigueo o ardor
- Dolores agudos o calambres
- Mayor sensibilidad al tacto, incluso el peso de una sábana puede ser muy molesto
- Debilidad muscular
- Pérdida de reflejos, especialmente en el tobillo
- Pérdida de equilibrio y coordinación
- Úlceras, infecciones, deformidades y dolor de huesos y articulaciones en los pies
Pie diabético y gangrena
La diabetes puede disminuir la cantidad de flujo de sangre a los pies. No tener suficiente flujo sanguíneo en las piernas y pies puede dificultar la curación de una llaga o una infección. A veces, una infección grave nunca cura. Como resultado, la infección puede llevar a la gangrena.
La gangrena y las úlceras en los pies que no mejoran con el tratamiento pueden conducir a la amputación de un dedo del pie, el pie o parte de la pierna. Un cirujano puede realizar una amputación para evitar que una infección grave se propague al resto de su cuerpo. Amputar la extremidad afectada en muchos casos es un procedimiento de emergencia para la vida del paciente. El buen cuidado de los pies es muy importante para evitar infecciones graves y para la prevención del pie diabético y gangrena.
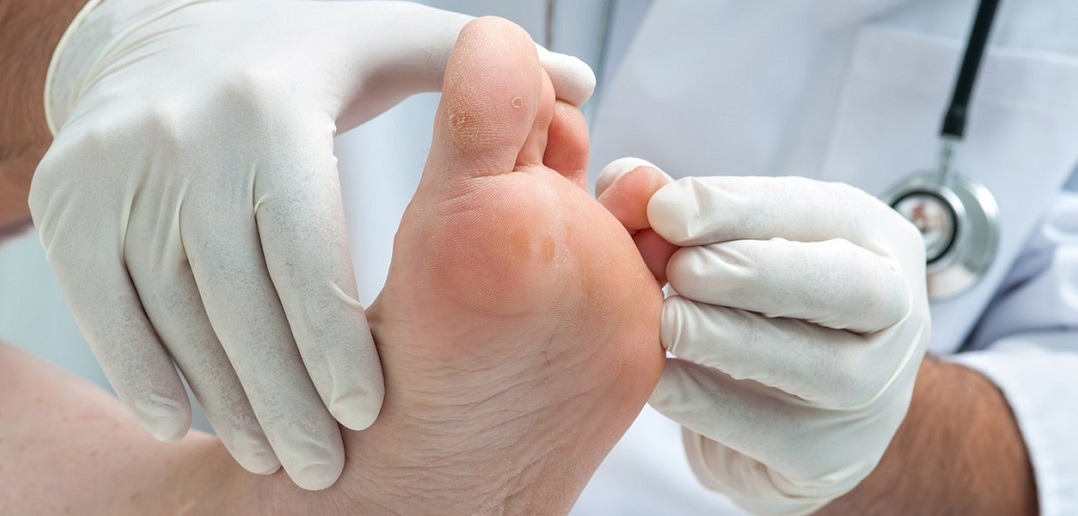
Tratamiento del pie diabético
El tratamiento del pie diabético requiere la liberación de presión en la herida mediante el uso de calzado terapéutico apropiado. Es necesario proveer, según sea necesario, alguna de las siguientes alternativas:
- Solución salina diaria
- Apósitos para heridas (para proporcionar un entorno húmedo)
- Desbridamiento cuando sea necesario
- Terapia con antibióticos si hay osteomielitis o celulitis
- Control óptimo de la glucosa en sangre
- Evaluación y corrección de la insuficiencia arterial periférica
Otras alternativas de tratamiento más avanzado, solo si no hay insuficiencia arterial, son las siguientes:
- Cobertura de la herida por células humanas cultivadas
- Apósitos/injertos heterogéneos
- Factores de crecimiento recombinantes
- Oxígeno hiperbárico
Los médicos de pacientes diabéticos con úlceras deben decidir entre las opciones a veces encontradas de realizar procedimientos invasivos (angiografía, cirugía de derivación) para el salvamento de la extremidad o evitar los riesgos del manejo innecesariamente agresivo en estos pacientes, que pueden tener riesgo cardíaco.
Es necesario hacer hincapié en la necesidad de acudir con un especialista (médico, enfermera/o). La valoración de la herida es fundamental para establecer el tratamiento adecuado y evitar complicaciones.
Prevención del pie diabético
La prevención del pie diabético debería ser una de las prioridades en el tratamiento de la diabetes. Esto se puede lograr mediante la identificación de signos de neuropatía periférica, enfermedad vascular periférica, deformidades del pie y presencia de callos.
Algunos consejos útiles que pueden ayudar a evitar complicaciones y a la prevención del pie diabético incluye:
- Controlar los niveles de azúcar en sangre para evitar descuidar los índices
- Revisar los pies todos los días
- Lavarse los pies todos los días con un gel suave y neutro
- No utilizar agua caliente, utilizar agua templada entre 35 º y 37ºC
- No tener los pies remojándose por más de cinco minutos
- Secar bien con una toalla suave, sin frotar (especialmente entre los dedos)
- Acudir al podólogo para cortar las uñas o limar callosidades
- Evitar que las uñas se entierren en los laterales de los dedos
- Limar las uñas cuidadosamente y en forma recta
- No utilizar cortaúñas, ni tijeras
- Utilizar calcetines de algodón que no tengan costuras
- Utilizar zapatos suaves que se adapten bien al pie
- Proteger los pies tanto del calor como del frío
- Acudir a los controles y ante cualquier anomalía en los pies
- Caminar o hacer otro tipo de actividad física diariamente (al menos 30 minutos)
Examinación regular de los pies
La frecuencia sugerida para la examinar los pies, se basa en la opinión de un experto. Para las personas con bajo riesgo, las evaluaciones pueden ser anuales. Esto se debe a que los síntomas del pie diabético podrían progresar a un riesgo moderado o alto. Por otro lado, en pacientes con riesgo moderado o alto se recomienda un seguimiento más frecuente. Esto incluye a pacientes con una deformidad del pie o con un diagnóstico de neuropatía periférica o EAP en la evaluación inicial.
Finalmente, es importante que se remita a los pacientes con callos y deformidad en las uñas de los pies a los servicios de podiatría preventiva. Esto con la finalidad de que reciban cuidado básico de las uñas y la piel, incluido el desbridamiento de los callos.
La referencia oportuna a los servicios de protección del pies vital. De esta manera se puede controlar los factores de riesgo en pacientes con diabetes y prevenir infecciones, gangrena, amputación o la muerte. Además se reduce los costos y las admisiones hospitalarias.
Nuestro objetivo en Meditip es informarte y ayudarte a tomar las mejores decisiones acerca de lo más valioso que tienes: tu salud y la de tus seres queridos. Hacemos un gran esfuerzo por presentar información de manera sencilla y fácil de entender. Síguenos por redes sociales y haznos saber si estamos haciendo bien nuestro trabajo. También puedes sugerirnos temas de salud de los que te gustaría aprender más.
Fuentes de consulta
Live Well Compilation team. (2014). Top 5 Causes of Non-Healing Diabetic Foot Ulcers (And How to Prevent Them). 7 de mayo de 2018, de Live Well Sitio web: https://www.unitypoint.org/livewell/article.aspx?id=7a88ede4-3631-4063-a4ba-cd0b98b738ca
MedScape compilation team. (2018). Diabetic Ulcers Treatment & Management. 7 de mayo de 2018, de Medscape Sitio web: https://emedicine.medscape.com/article/460282-treatment
Diabetes.co.uk . (2017). Foot Ulcers. 7 de mayor de 2018, de Diabetes.co Sitio web: https://www.diabetes.co.uk/diabetes-complications/diabetic-foot-ulcers.html
Satish Chandra Mishra. (2017). Diabetic foot. 2 de noviembre de 2018, de BMJ Publishing Group Sitio web: https://www.bmj.com/content/359/bmj.j5064
NIDDK. (2017). Diabetes and Foot Problems. 2 e noviembre de 2018, de The National Institute of Diabetes and Digestive and Kidney Diseases Sitio web: https://www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/foot-problems
International Diabetes Federation. (2018). The Diabetic Foot. 2 de noviembre de 2018, de International Diabetes Federation Sitio web: https://www.idf.org/our-activities/care-prevention/diabetic-foot.html




2 comentarios
Pingback: El perfil de los especialistas en el tratamiento de heridas - Qualis Skopein
¿HOLA PODRIA UTILIZAR ALGUNA DE SUS IMAGENES PARA MI CONSULTA EN EL SERVICIO MURCIANO? UN SALUDO